ʲô��HPV����������
����ͷ��������HPV�������°��Է�Ϊ��Σ�ͺ͵�Σ�͡��ӹ�������Ҫ�ɸ�Σ��HPV������Ⱦ���£��� 99.7%���ӹ������ж��ɼ���Σ��HPV�����⣬��Σ��HPV���ɵ��¸��š�������������������ͷ���Ȳ�λ�İ�֢��
HPV��һ������Ƥ��֯���ް�Ĥ˫����״СDNA �������ɲ��������¿Ǻͺ��ĵ������IJ��������� DNA���ɡ�
���ڶԲ����Ľṹ�о��ıȽ�����ˣ�Ҳ�ҵ������°��Ĺؼ�——��Σ�� HPV�� E6�� E7���ס�
�ӹ������ѳ�Ϊ������вŮ�Խ����Ĺ����������⣬Ů�Ե��Ĵ����������
2018 ��ȫ������н� 57��Ů���»��ӹ�������31����Ů�������ӹ����������У��ҹ��ӹ������·������� 11���ˣ����������� 5���ˡ�
��ͬ�����������ô����ģ�
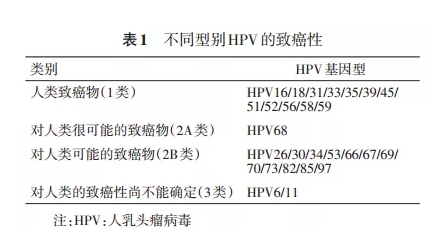
Ŀǰ��Լ�� 200 �� HPV �ͱ�������м�����������ֻ��ʮ�����Ǹ�Σ�ģ�������Ϊһ���°��
������90�������HPV�����ӹ����������ǾͿ�ʼ��HPV ������з���
06�������ļ�HPV���磬07����˫�۵ģ�ֱ��14��ſ�ʼ�оż۵����硣����Щ������2016-2018�ű������й����С��й���ҵ���е������Ѿ������ٴ����顣
��������в�������ǣ����������������������ϵͳ����ǰ���÷��������Dz����в���DNA�����Բ����Ⱦ��
���ۼ��ǿ�ǰ���ָ�ΣHPV�����磬�ļۼ��ǿ�ǰ�ĵģ��żۿ��Կ�����HPV���͡�
Ŀǰ˫�ۡ��ļۺ;ż� HPV ������ȫ������о���ʾ�����ȫ�����߽��֣������������ֳ����У�Ԥ�� HPV16/18����ӹ�������Ч����Ч����������൱��������������ŵ�����£��Ƚ���Ӧ�ñȽ������˫�ۻ��ļ�Ҳ�ǿ��Եģ��Ͼ��ż۵Ļ�û�й㷺Ӧ�õ����ݣ�Ҳ���Լ�� 12 ���º�ſ�ʼ���־ż۵ġ�
������֯��WHO�� �����ǣ��� 9~14 ��δ��������Ϊ��Ů����Ϊ��Ҫ���ֶ������ȱ�֤������Ⱥ�Ľ����ʡ�
����Ҫע��������䡣˫��HPV����������9~45���Ů�ԣ��ļ�HPV����������20~45��Ů�ԣ��ż�HPV����������16~26��Ů�Ե�Ԥ�����֡�
���кͲ����ڵĸ�Ů��ò�Ҫʹ�ã�û��ʵ������֧�֡��Ѿ���ȾHPV�ҷ������䣬��û��Ҫ�����ˡ�
Ϊʲô���ȾHPV��
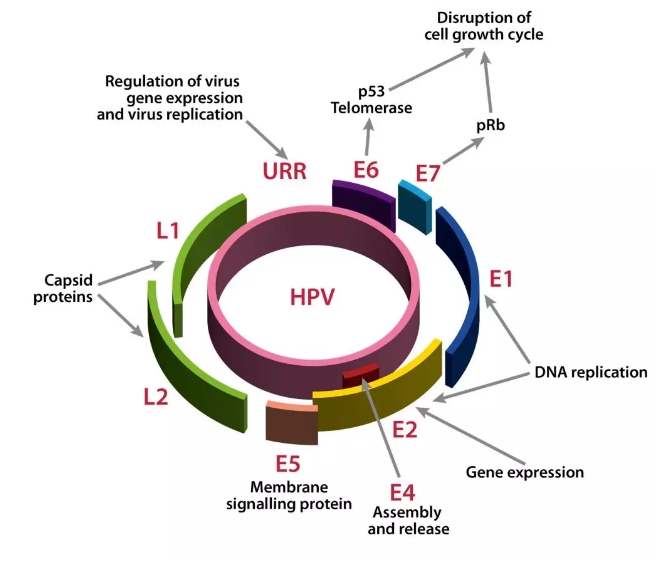
HPV��Ⱦ���и߶ȵ�����Ƥ�ص㣬ֻѡ���Ը�ȾƤ�����Ĥ��Ƥϸ����Ƥ�����Ĥ�������� HPV��Ⱦ��������������Σ�� HPV �����������Ͻ���� ���� ��E6��E7�������ȱ��E6�� E7�����ֱ������������ƻ��� p53�� pRb���ԣ��Ӷ�����ϸ��Ⱦɫ����ȶ��Բ��յ�ϸ������������������֢��
������� HPV ��ȾΪ��֢״��һ���Ը�Ⱦ������ 80%�ĸ�Ⱦ���� 6~24
�����ڱ����������ֻ������Ů�Գ� HPV������Ⱦ�����շ�չΪ��ǰ����Ͱ��䡣�� HPV��Ⱦ��չ���ӹ�������ʱ����в�ͬ��ͨ�� HPV������Ⱦ���� 10~20�����Ȼ�ݻ���չΪ����
�����в�ѧ�ĽǶ���˵��HPV��Ⱦ��Ҫͨ������Ϊ��������������硢���顢���̡����ڿڷ�����ҩ����HPV��Ⱦ��Ҫ��Σ�����ء�
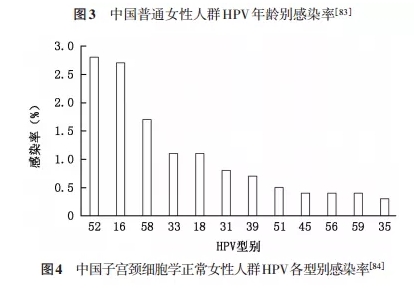
HPV��Ⱦ��Ҫͨ������Ϊ���������Ⱦ�ʸߵ���Ҫȡ������Ⱥ�����������Ϊϰ�ߡ���Ⱦ�߷������� 20�����Һ��� 40~45�ꡣ
�ഺ��Ů������ֳ��������δ���죬�����������ʹ�ӹ�����Ƥ����ظ���¶��ijЩϸ����������DZ�ڵ�ϸ�����죬�������ܲ������䡣
���������Ů�����߹������������Ӷ��½������·��ͼ�����Ⱦ����������½��ǵڶ����߷��ԭ��
��ô�Ը�����?
���ڵ��˱��Ŀ�ͷ�ᵽ�ij��Ļ��ڣ���ô������?
HPV ������һ�ֱȽ���ǿ�IJ�����HPV���ް�Ĥ���������� pH 5.0���»��� pH 9.0�����������������ܵ���������ѧ���ص����û�Ӱ������ԣ��ͺ������ȣ���55~60 ��ʱ���������ʡ����� X �ߡ�γ ���������߾����Բ�ͬ����ʹ����ǿ�ᡢǿ��ȴֵ�������������ɱ����������� HPV�����Ȼ������ִ����������Ը��������� 2%���ȩ�����������Ծƾ������С�
����
ǿ��
ǿ��
��������
�Ϳ��Ըɵ����ǡ����˻ع�������
2018 �� �����ڡ����������ӹ��������������ᵽ��ʵ��֤�������� HPV ���硢ɸ������ư�ǰ���䡢���緢�ֺͼ�ʱ�������ڽ������Լ���Ϣ�����Ƿ����ӹ�����ϵͳ���̵���Ч���Լ�������
���ԣ�Ů��������Ҫע���ˡ�
��ע������HPV ���硢���������ͽ�����ȫ����Ϊ��Ԥ���������ӹ�����ɸ��Ͱ�ǰ������Ԥ��������
����������磬Ҳ����һ�����ݵģ������Ч��������ʱ��Ǩ�ƶ��½��ģ����Ͽ��ܸ�Ⱦ�������͵IJ��������ԣ�����Ҫ�������õ�����ϰ�ߡ�
������ϵ���ձ༭���й���ѧԺ���ﻯѧ��ϸ������ѧ�о���˶ʿ��
��ࣺ����